Wenn Ärzte sich nicht einig sind
Bei vielen Erkrankungen und Beschwerden besteht eine erhebliche Unsicherheit, inwieweit die verfügbaren Therapien wirksam sind oder welche Behandlung für welchen Patienten am besten ist. Das hindert manche Ärzte allerdings nicht daran, eine eindeutige Meinung dazu zu vertreten, obwohl diese von Arzt zu Arzt durchaus sehr unterschiedlich ausfallen kann. Dies kann im Hinblick auf die Behandlungen, die für eine bestimmte Erkrankung verordnet werden, zu beträchtlichen Unterschieden führen.
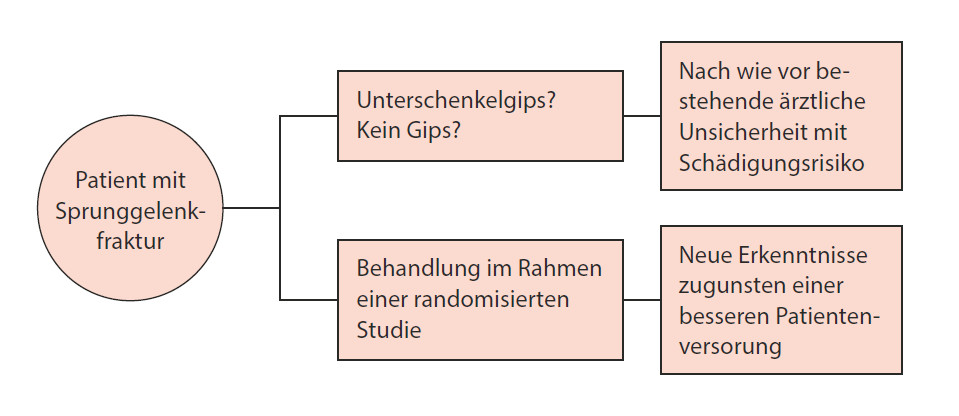
Als Iain Chalmers, einer der britischen Autoren dieses Buchs, sich in den 1990er-Jahren während eines Urlaubs in den USA das Sprunggelenk brach, musste er dort einen orthopädischen Chirurgen aufsuchen, der das Bein vorübergehend in eine Schiene legte. Nach Abklingen der Schwellung sollte dann für sechs Wochen ein Unterschenkelgips angelegt werden. Nach Großbritannien zurückgekehrt, suchte er einige Tage später die örtliche Unfallchirurgie auf, wo der britische orthopädische Chirurg die Empfehlung seines amerikanischen Kollegen ohne Umschweife verwarf. Das Bein einzugipsen sei, so meinte er, vollkommen unangebracht. Angesichts dieser offensichtlichen fachärztlichen Unsicherheit erkundigte sich Iain Chalmers, ob er an einem kontrollierten Vergleich teilnehmen könne, um herauszufinden, welche Behandlung besser sei.
Der britische Chirurg antwortete, kontrollierte Studien wären etwas für Leute, die sich nicht sicher seien, ob sie Recht hätten oder nicht – er dagegen habe keinen Zweifel, dass er Recht habe.
Wie kann es zu derartigen Unterschieden in der fachlichen Beurteilung kommen, und wie soll der Patient sich in einem solchen Fall verhalten? Beide Chirurgen waren sich sicher, dass sie sich für die richtige Behandlung entschieden hatten. Und doch lassen ihre weit auseinandergehenden Ansichten deutlich die innerhalb der orthopädischen Chirurgie insgesamt bestehende Unsicherheit über die beste Behandlung eines gewöhnlichen Knochenbruchs erkennen. Gab es solide Belege dafür, welche Behandlung besser war? Und wenn ja, war sie einem der beiden Chirurgen oder keinem von ihnen bekannt? Oder wusste überhaupt niemand, welche Behandlung die bessere war (Abb. 7)?
Vielleicht lag der Unterschied zwischen den beiden Chirurgen ja darin, welchen Stellenwert sie den jeweiligen Behandlungsergebnissen zumaßen: Der amerikanische Chirurg hatte vielleicht eher die Schmerzlinderung im Sinn – deshalb die Empfehlung einer Gipsschiene –, während sein britischer Kollege vielleicht Bedenken wegen des etwaigen Muskelschwunds hatte, zu dem es kommt, wenn eine Gliedmaße durch einen Gipsverband immobilisiert wird. Wenn dies zutraf, warum wurde Iain Chalmers dann von keinem der beiden Chirurgen gefragt, welches Behandlungsergebnis für ihn als Patient wichtiger war? Und auch heute, zwei Jahrzehnte später, besteht nach wie vor Unsicherheit über die Behandlung dieser doch sehr häufig vorkommenden Art von Verletzung. [12]
In diesem Zusammenhang stellen sich verschiedene Fragen. Erstens: Lagen zuverlässige Ergebnisse aus klinischen Studien (Evidenz) vor, anhand derer man die beiden sehr unterschiedlichen Ansätze, die von den zwei Chirurgen empfohlen wurden, hätte vergleichen können? Wenn ja, enthielt diese Evidenz Angaben zu den jeweiligen Auswirkungen auf die Behandlungsergebnisse (z. B. Schmerzlinderung oder weniger Muskelschwund), die für Iain oder für andere Patienten mit möglicherweise anderen Präferenzen wichtig sein könnten? Und was passiert, wenn es keine Evidenz mit den zur Beantwortung dieser Fragen nötigen Informationen gibt?
| Sich mit Unsicherheiten auseinandersetzen: eine Frage auf Leben und Tod |
| «Wenn man sich nicht mit den Unsicherheiten über die Effekte von Therapien auseinandersetzt, dann kann dies in ganz massivem Umfang zu Leiden und Todesfällen führen, die eigentlich vermeidbar wären. So hätten hunderttausenden von Frauen Leiden und Tod erspart werden können, wenn man Diazepam und Phenytoin bei ihrer Einführung zur Behandlung von Eklampsie (d. h. bei ihrer Zulassung als Antikonvulsiva) mit dem seit Jahrzehnten in Gebrauch befindlichen Magnesiumsulfat verglichen hätte. Und wenn die Wirkungen systemischer Steroide zur Behandlung traumatischer Hirnverletzungen überprüft worden wären, bevor diese Therapie breite Anwendung fand, hätten zehntausende von unnötigen Todesfällen verhindert werden können. Dies sind nur zwei Beispiele von vielen, die man anführen könnte, um zu veranschaulichen, warum Ärzte von Berufs wegen die Pflicht haben, sich an der Klärung von Unsicherheiten im Hinblick auf Behandlungseffekte zu beteiligen.»
Chalmers I. Addressing uncertainties about the effects of treatments offered to NHS patients: whose responsibility? Journal of the Royal Society of Medicine 2007; 100: 440. |
Manche Ärzte wissen genau, was sie tun müssen, wenn es keine zuverlässigen Informationen über die Wirkungen alternativer Behandlungen gibt. Sie sind darauf eingestellt, mit ihren Patienten über diese Unsicherheit zu sprechen. So meinte ein Arzt, der sich auf die Versorgung von Schlaganfall-Patienten spezialisiert hat, die Forschungsergebnisse würden zwar zeigen, dass es für seine Patienten besser wäre, wenn sie auf einer speziellen Schlaganfallstation (Stroke Unit) versorgt würden, dass es aber – bei vielen Typen von Patienten – nach wie vor unklar sei, ob sie Blutgerinnsel auflösende Medikamente erhalten sollten oder nicht (s. a. Kap. 11, Die Kluft überbrücken). Bei der Besprechung der verschiedenen Behandlungsmöglichkeiten erklärte er seinen Patienten, dass diese Medikamente mehr nutzen als schaden können. Bei manchen Patienten könne aber auch der Schaden den Nutzen überwiegen. Einem Patienten, für den das Verhältnis von Nutzen zu Schaden dieser Therapie nicht eindeutig zu klären war, empfahl er diese Behandlung nur unter der Voraussetzung, dass sie im Rahmen eines sorgfältig kontrollierten Vergleichs durchgeführt würde, der dazu beitragen könnte, diese Unsicherheit zu verringern. [13] Bei den Blutgerinnsel auflösenden Medikamenten bestehen hinsichtlich mehrerer Aspekte nach wie vor Unsicherheiten. [14]
| Die Auseinandersetzung mit Unsicherheiten zeugt von Professionalität |
| «Eines der wichtigsten Merkmale von Professionalität … sollte die Fähigkeit sein, Unsicherheiten in der Medizin zu identifizieren und sich mit ihnen auseinanderzusetzen. Tagtäglich sind Ärzte im Hinblick auf die Entstehung von Krankheiten (Pathogenese) sowie ihre Diagnostik und Therapie mit Unsicherheiten konfrontiert. Und doch werden diese Unsicherheiten, die allen drei Gebieten ärztlicher Tätigkeit innewohnen, nur selten explizit zur Kenntnis genommen. Manche Ärzte fühlen sich sogar unwohl, wenn sie – vor allem gegenüber Patienten – Unsicherheiten zugeben müssen. Unsicherheit dient der medizinischen Forschung aber auch als wichtiger Impuls zur Verbesserung der menschlichen Gesundheit. Es wird in Zukunft immer wichtiger werden, dass Ärzte sich mit sämtlichen für ihr jeweiliges Fachgebiet relevanten Forschungsergebnissen vertraut machen, damit sie wissen, wo weiterhin Unsicherheiten bestehen und woran gerade geforscht wird oder woran geforscht werden müsste, um diese Unsicherheiten abzubauen. Ein Zeichen für Professionalität wird alles in allem zukünftig ein Forschungsbewusstsein zum Wohle des Patienten sein. Einige Ärzte werden sich aktiv an dieser Forschung beteiligen, alle anderen sollten sie zumindest fördern, ihre Patienten gegebenenfalls aktiv in die medizinischen Forschungsvorhaben einzubinden versuchen und die Ergebnisse dieser Forschung in ihrer ärztlichen Praxis umsetzen.»
Aus: Medical Research Council response to Royal College of Physicians consultation on medical professionalism. 2005 |
Koffein zur Behandlung von Atemproblemen bei Frühgeborenen
Große Unterschiede bei den Behandlungen, die bei einer bestimmten Krankheit angewendet werden, sind ein deutlicher Hinweis auf fachliche Unsicherheiten bezüglich der jeweiligen Vorzüge verschiedener Therapien. Und eingefahrene Gepflogenheiten können bedeuten, dass es sehr lange dauert, bevor solche Unsicherheiten durch faire Tests zerstreut werden. Ein besonders treffendes Beispiel ist die Anwendung von Koffein bei Frühgeborenen. Frühgeborene Babys haben häufig Schwierigkeiten mit der richtigen Atmung, und manchmal hören sie auch für sehr kurze Zeit auf zu atmen. Von diesen Problemen, die man auch als Frühgeborenen-Apnoe bezeichnet, sind sehr viele Säuglinge betroffen, die vor der 34. Schwangerschaftswoche geboren werden. Als Ende der 1970er-Jahre der Nachweis erbracht wurde, dass die Behandlung mit Koffein die Anzahl der Apnoe-Episoden reduziert, wurde sie von etlichen Kinderärzten angewendet.
Dennoch blieben die Wirkungen von Koffein umstritten. Obwohl faire Tests gezeigt hatten, dass die Anzahl der Apnoe-Episoden durch die Gabe von Koffein abnahm, waren viele Kinderärzte der Meinung, dass diese Episoden nicht schwerwiegend genug waren, um die Anwendung von Koffein zu rechtfertigen; und manche hatten Bedenken, dass sie bei diesen winzigen Babys möglicherweise nicht ohne Risiko für ihre Gesundheit war. Das bedeutete, dass einige Säuglinge mit Koffein behandelt wurden und andere nicht. Als diese weitverbreitete Unsicherheit schließlich mehr als 30 Jahre nach der Einführung dieser Therapie in einer großen internationalen Studie untersucht wurde, stellte sich heraus, dass diese einfache Therapie nicht nur die Atemschwierigkeiten minderte, sondern auch – was sehr wichtig war – die Wahrscheinlichkeit eines Langzeitüberlebens ohne Zerebralparese und ohne Verzögerung der kindlichen Entwicklung signifikant verbesserte. Hätte man sich bereits bei Einführung der Therapie mit dieser Unsicherheit auseinandergesetzt, wäre es bei weniger Babys zur Entwicklung von Behinderungen gekommen. [15, 16]
Antibiotika bei vorzeitigen Wehen
Wenn medizinische Behandlungen, von denen man sich vorteilhafte Effekte erhofft und die für harmlos gehalten werden, durch faire Tests untersucht werden, kann sich herausstellen, dass keine von beiden Annahmen den Tatsachen entspricht. Ärzte verordnen Therapien in der besten Absicht, vor allem, wenn sie ihren Patienten in einer verzweifelten Situation damit Hoffnung geben können. Eine Annahme lautete beispielsweise, dass eine «stumme» (klinisch kaum nachweisbare) Infektion vorzeitige Wehen und eine Frühgeburt auslösen könne. Diese Theorie verleitete Ärzte dazu, Schwangeren Antibiotika zu verschreiben – in der Hoffnung, dass sie die Schwangerschaft dann fortsetzen könnten. Niemand dachte ernsthaft daran, dass diese Anwendung von Antibiotika schwerwiegende Probleme verursachen würde. Es gibt sogar Hinweise darauf, dass die betroffenen Frauen selbst mit Antibiotika behandelt werden wollten – nach dem Motto: «Lassen Sie es uns versuchen; es kann ja nicht schaden.»
Als man diese Therapie letzten Endes in einem fairen Test untersuchte, hatten die Ergebnisse eindeutige Konsequenzen für die klinische Praxis: Zunächst einmal ließen sich keinerlei Vorteile feststellen. Darüber hinaus ergab die langfristige Nachbeobachtung der Babys in dieser Studie, dass diejenigen, die im Mutterleib Antibiotika ausgesetzt gewesen waren, eher Zerebralparesen und Probleme mit der Sprache, dem Sehvermögen und dem Laufen aufwiesen als die Säuglinge in den Vergleichsgruppen. In all den Jahrzehnten, in denen Schwangeren Antibiotika verordnet worden waren, ohne dass ihre Effekte durch faire Tests ausreichend belegt gewesen wären, waren diese Risiken von Antibiotika unerkannt geblieben. Wie so häufig trugen diejenigen, die im «normalen» klinischen Alltag eine nicht ausreichend bewertete Behandlung erhielten, eher Schäden davon als diejenigen, denen dieselbe Therapie im Rahmen einer wissenschaftlichen Studie verordnet wurde. Anders ausgedrückt: Diejenigen, welche die Medikamente nicht im Rahmen eines fairen Tests erhielten, waren generell einem höheren Risiko ausgesetzt. [17, 18, 19]
| Ärzte im Gespräch über das Rätselraten beim Verordnen von Behandlungen |
|
In einem fiktiven Gespräch zwischen zwei Ärzten stellte ein Allgemeinmediziner Folgendes fest: «Ein Großteil unserer Tätigkeit besteht aus Rätselraten, und ich kann mir nicht vorstellen, dass wir beide uns dabei besonders wohlfühlen. Die einzige Möglichkeit herauszufinden, ob etwas wirkt, ist eine richtige Studie, aber die Hürden sind sehr hoch. Was tun wir also? Wir tun, wonach uns gerade der Sinn steht. Und ich bin sicher, dass das manchmal auch völlig in Ordnung ist – immerhin haben wir als Ärzte ja Erfahrung und all das. Den Rest der Zeit liegen wir damit vermutlich genauso oft richtig wie falsch. Doch weil das, was wir da tun, von niemandem als Studie bezeichnet wird, unterliegt es auch keinerlei Vorschriften und keiner von uns kann was daraus lernen.»
In Anlehnung an Petit-Zeman S. Doctor, what’s wrong? Making the NHS human again. London: Routledge, 2005, S. 79–80. |
Brustkrebstherapie
Die Behandlung von Brustkrebs (s. Kap. 3) stellt ein weiteres Beispiel für fachliche Unsicherheit dar. Im Hinblick auf den Einsatz von Operation, Strahlentherapie und Chemotherapie bestehen erhebliche Meinungsunterschiede. Es ist ungeklärt, wie man Mammakarzinome in einem sehr frühen Stadium und sogenannte «Pseudokarzinome » der Brust am besten behandelt. Das Gleiche gilt auch für die Frage, wie viele Lymphknoten im Idealfall aus der Achselhöhle entfernt werden müssen oder ob überhaupt Lymphknoten entfernt werden sollten. [20] Und als ob das noch nicht genug wäre, so sind auch Fragen, die für die Patientinnen von besonderem Interesse sind, wie etwa die Linderung der therapiebedingten Müdigkeit (Fatigue) oder die beste Möglichkeit zur Behandlung von Lymphödemen des Arms – eine belastende und beeinträchtigende Folge der Operation und der Bestrahlung der Achselhöhle – noch immer nicht angemessen untersucht worden.